IL TEST HPV-RNA
LA NUOVA FRONTIERA DELLO SCREENING DEL CARCINOMA INVASIVO DELLA CERVICE UTERINA
Informazioni generali sul Papilloma virus umano
In Italia si hanno 3.500 nuove infezioni da Papilloma virus umano (HPV) e ogni anno muoiono circa 2.000 donne per cancro della cervice. HPV è un virus a DNA circolare a doppio filamento, appartenente alla famiglia Papillomaviridae, genere Papilloma virus.
Dei circa 40 tipi di HPV che infettano le mucose genitali solo alcuni di essi possono causare neoplasie.
I diversi tipi di HPV vengono distinti in tipi a basso e alto rischio di trasformazione neoplastica. I tipi di HPV a basso rischio (HPV-LR) sono associati a lesione benigne come i condilomi genitali, mentre quelli ad alto rischio (HPV-HR) possono sottendere a lesioni pre-cancerose che, se non identificate precocemente, possono progredire in cervico-carcinoma (CC).
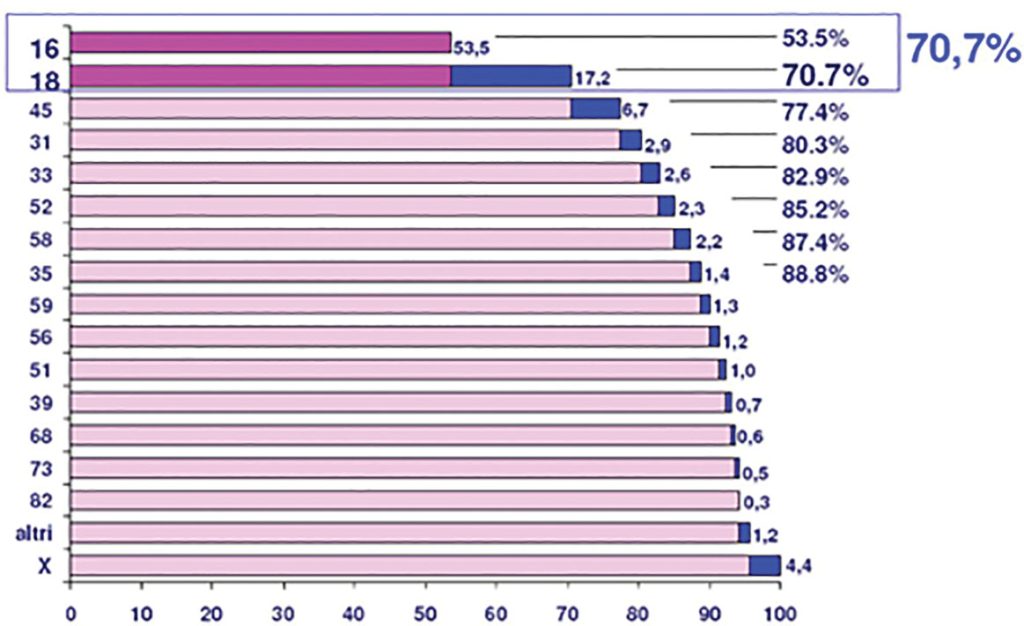
Tra i 14 genotipi classificati ad alto rischio, alcuni hanno una tendenza a progredire in CC maggiormente di altri. Si stima, infatti, che HPV16 e HPV18 siano responsabili di oltre il 70% dei casi di questo tumore. Includendo anche i tipi di HPV45, 31, 33, 52, 58 e 35, sono coperti quasi il 90% dei tumori della cervice.
>> I tipi 16 e 18 di HPV sono identificati più frequentemente nei tumori cervicali.
La maggior parte delle infezioni da HPV è transitoria, perché il virus viene eliminato dal sistema immunitario prima di sviluppare un effetto patogeno. Il 60-90% delle infezioni da HPV, incluse quelle da tipi oncogeni, si risolve spontaneamente entro 1-2 anni dal contagio.
La persistenza dell’infezione virale è, invece, la condizione necessaria per l’evoluzione verso il carcinoma. In questo caso, si possono sviluppare lesioni precancerose che possono progredire fino al cancro della cervice. Il tempo che intercorre tra l’infezione persistente e l’insorgenza delle lesioni precancerose è di circa 5 anni, mentre la latenza per l’insorgenza del carcinoma cervicale può essere di decenni (20-40 anni).
La ricerca dei Papilloma virus ad alto rischio può essere condotta in modo affidabile esclusivamente con la metodica della citologia in fase liquida (Liquid-Based Cytology LBC o ThinPrep*) come triage per l’approfondimento diagnostico nelle donne con Pap test anomalo e per quelle in follow-up per CIN2 e/o CIN3.
La metodica ThinPrep consente di eseguire il Pap test di screening su monostrato, l’eventuale approfondimento molecolare per la ricerca dell’HPV-RNA e test ancillari di terzo livello (genotipizzazione, marker di progressione), a partire da un unico prelievo, senza la necessità di dover richiamare la paziente con le relative problematiche di counseling connesse a richiamo.
Il test HPV-RNA non si limita ad individuare la presenza del virus (come il test a DNA), ma ne identifica l’attività biologica, andando ad individuare l’RNA messaggero delle due proteine oncogene E6 ed E7 responsabili della proliferazione cellulare incontrollata.
Con questa strategia, quindi, si individuano più correttamente quelle infezioni che potrebbero sottendere a lesioni potenzialmente progressive.
Il tumore della cervice, infatti, è caratterizzato dalla sovraespressione delle oncoproteine E6 ed E7 degli HPV-HR.
*I campioni cervicali raccolti in fiale Pap test ThinPrep™ contenenti soluzione PreservCyt™ possono essere analizzati per la ricerca di mRNA-HPV sia prima che dopo il trattamento per Pap test.
L’infezione da HPV è molto frequente nella popolazione: si stima infatti che fino all’80% delle donne sessualmente attive si infetti nel corso della vita con un virus HPV, con un picco di prevalenza nelle giovani donne fino a 25 anni di età.
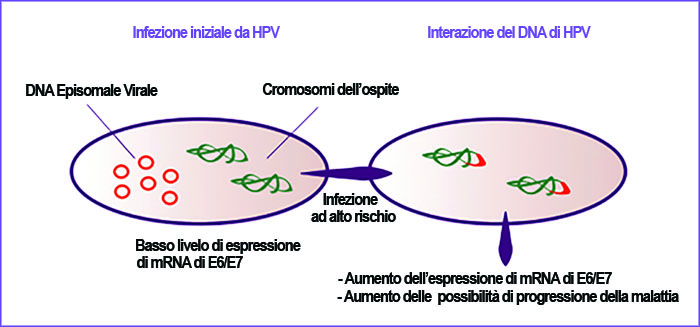
INTEGRAZIONE VIRALE
Perché è importante fare il test HPV-RNA?
Perché ha un valore predittivo positivo maggiore rispetto ai metodi basati sul DNA, permettendo di ottenere tre livelli di informazione.
- Presenza di integrazione del DNA episomale del Papillomavirus nei cromosomi dell’ospite (necessaria per l’espressione delle oncoproteine E6 e E7 e, quindi, della trasformazione cellulare).
- Presenza di un’infezione attiva.
- Presenza dell’RNA messaggero specifico dei 14 genotipi HPV più frequentemente coinvolti nel tumore della cervice.
I programmi di screening “tradizionali” sono basati sull’identificazione di lesioni pre-cancerose mediante analisi citologica delle cellule della cervice uterina. Lo screening citologico è in grado di prevenire circa il 60/80% dei casi di tumore alla cervice, ma il test deve essere ripetuto regolarmente per validare l’esito negativo. I test per l’identificazione di DNA di HPV sono stati sviluppati per essere inseriti nei programmi di screening e permettere una diagnosi precoce. I test a DNA identificano la presenza di HPV sia nei casi in cui il genoma sia integrato nella cellula epiteliale (infezione persistente), sia quando non lo è (infezione transitoria).
Al contrario, il test per l’identificazione di mRNA di HPV rileva l’espressione di geni virali codificanti per le oncoproteine E6 e E7 prodotte esclusivamente quando il DNA virale è integrato nella cellula della cervice uterina e la cui aumentata espressione è maggiormente predittiva di una possibile progressione neoplastica. Il test diagnostico dell’mRNA di HPV ha quindi la medesima sensibilità clinica dei test a DNA, ma una superiore specificità clinica con un elevato valore predittivo.
Tecnologia Aptima per il test HPV-RNA
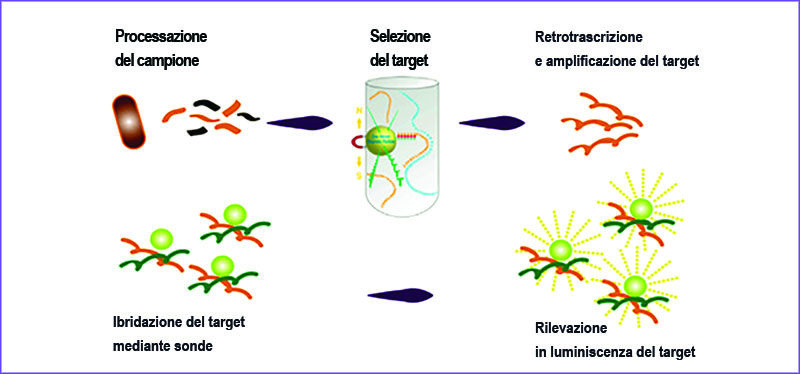
Nel Laboratorio di Genetica e Biologia Molecolare Biochemical di Salerno, il test HPV-RNA è eseguito su sistema analitico Panther con tecnologia Aptima, messa a punto da Hologic e approvata dalla FDA.
L’Aptima HPV assay è un test di amplificazione del target mediata da trascrizione (TMA) per l’individuazione qualitativa in vitro dell’RNA messaggero (mRNA) virale E6/E7 dai 14 tipi di Papilloma virus umano ad alto rischio (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68). L’Aptima HPV assay non differenzia i 14 tipi ad alto rischio.
L’Aptima HPV assay prevede tre fasi principali, che si svolgono in una singola provetta:
- Cattura del target
- Amplificazione del target mediata da trascrizione (TMA)
- Rilevamento dei prodotti della amplificazione (ampliconi) mediante analisi con protezione dell’ibridizzazione (HPA)
TECNOLOGIA APTIMA
Quando effettuare il test HPV-RNA?
Nello screening di donne sottoposte a Pap test con risultati di cellule squamose atipiche di significato indeterminato (Atypical Squamous Cells of Undetermined Significance, ASC-US) per stabilire la necessità di procedere con la colposcopia.
In associazione con la citologia cervicale per lo screening aggiuntivo (co-testing) volto a valutare la presenza o l’assenza di tipi HPV ad alto rischio.
Test primario per lo screening, con o senza citologia cervicale, per identificare le donne soggette a un aumento del rischio di sviluppare un tumore della cervice o patologie di alto grado.
Dopo trattamento per permettere un corretto follow-up post operatorio.

